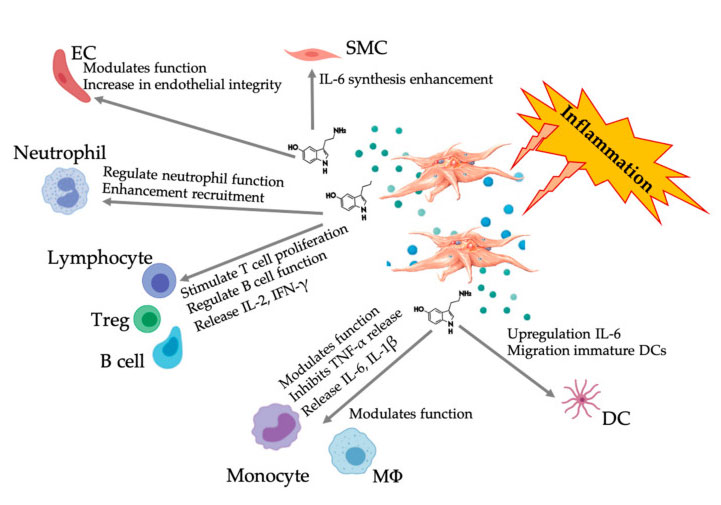
Le rôle des plaquettes dans le concentré d'aspiration de moelle osseuse
Le PRP et le concentré d'aspiration de moelle osseuse (BMAC) sont utilisés pour une série de traitements cliniques en cabinet et en chirurgie en raison de leurs bienfaits régénérateurs dans les maladies musculo-squelettiques et de la colonne vertébrale, la gestion de la douleur chronique et les indications des tissus mous.Le PRP régule non seulement la migration et la prolifération cellulaires, mais contribue également à l'angiogenèse et au remodelage de la MEC pour créer un microenvironnement favorable et favoriser la réparation et la régénération des tissus.
Processus de réparation BMAC
Les BMAC sont des compositions cellulaires hétérogènes contenant des BMMSC, ce qui en fait une source de cellules endogènes pour la thérapie réparatrice en médecine régénérative.Ils jouent un rôle en réduisant l’apoptose, la fibrose et l’inflammation cellulaires ;Et activez la réaction en cascade conduisant à la prolifération cellulaire.De plus, les BMMSC ont le potentiel de se différencier en diverses lignées cellulaires, notamment les ostéoblastes, les adipocytes, les myoblastes, les cellules épithéliales et les neurones.Ils favorisent également l'angiogenèse par les voies paracrine et autocrine.Il est également important que BMMSC contribue à la régulation immunitaire indépendante des cellules immunitaires spécifiques, qui participent à la phase inflammatoire de la réparation des plaies.De plus, les BMMSC soutiennent le recrutement de cellules vers de nouveaux sites de traitement de l’angiogenèse afin d’accélérer la reconstruction du flux sanguin local.Jin et coll.Il a été prouvé qu’en l’absence d’échafaudages suffisants, le taux de survie du BMMSC et sa capacité de réparation et de différenciation à favoriser la guérison étaient endommagés.Bien que le prélèvement de tissus, la préparation des échantillons et le mécanisme d’action du PRP et du BMAC soient différents, des études montrent qu’ils peuvent se compléter.En fait, combiner le PRP et le BMAC dans un produit biologique peut présenter des avantages supplémentaires.
Combiner PRP et BMAC
Selon certaines recherches peu connues, le principe de base de la combinaison du PRP et du BMAC repose sur plusieurs prémisses.Premièrement, le PRP peut fournir un microenvironnement approprié dans lequel la BMSC peut améliorer la prolifération et la différenciation cellulaire et augmenter l'angiogenèse.Deuxièmement, le PRP a été utilisé comme échafaudage pour ces cellules avec le BMAC.Au contraire, la combinaison du PRP et du BMAC peut devenir un outil biologique puissant pour attirer la population de BMMSC.Le composé PRP-BMAC a été utilisé pour traiter les tendinoses, les plaies, les lésions de la moelle épinière, les disques intervertébraux dégénératifs et les défauts ostéochondraux avec un grand potentiel de régénération.Malheureusement, bien que les composants hétérogènes des cellules de la moelle osseuse comprennent les plaquettes, peu de rapports mentionnent la concentration de plaquettes dans la moelle osseuse extraite et après le traitement au BMAC, mais elles peuvent être extraites par des méthodes d'aspiration appropriées.Des recherches supplémentaires sont nécessaires pour comprendre si des concentrés plaquettaires supplémentaires doivent être utilisés en association avec le BMAC.À l’heure actuelle, il n’existe aucune donnée sur le rapport optimal plaquettes/cellules MSC (ou autres cellules de la moelle osseuse), ce qui aurait un impact positif sur le mécanisme nutritionnel des MSC dans la réparation tissulaire.Idéalement, l’équipement et la technologie de prélèvement de moelle osseuse peuvent être optimisés pour extraire suffisamment de plaquettes de moelle osseuse.
Facteur de croissance PRP et effet nutritionnel BMAC
Le facteur de croissance plaquettaire PRP est une protéine clé impliquée dans le processus de réparation du BMAC.La diversité du PGF et d'autres cytokines impliquées dans le processus nutritionnel du BMAC peut initier la réparation tissulaire en réduisant l'apoptose cellulaire, l'anabolisme et les effets anti-inflammatoires, et en activant la prolifération cellulaire, la différenciation et l'angiogenèse par les voies paracrine et autocrine.
Le facteur de croissance dérivé des plaquettes et les composants de granules denses sont évidemment impliqués dans le processus nutritionnel du BMAC et soutiennent la réparation et la régénération des tissus induites par les MSC.Abréviations : MSC : cellules souches mésenchymateuses, HSC : cellules souches hématopoïétiques.
De toute évidence, dans le traitement de l'arthrose, le PDGF joue un rôle spécifique dans la régénération du cartilage et le maintien de l'homéostasie par la prolifération des CSM et l'inhibition de l'apoptose et de l'inflammation des chondrocytes induites par l'IL-1.De plus, trois sous-types de TGF-β sont actifs pour stimuler la formation du cartilage et inhiber l'inflammation, et ils montrent la capacité de favoriser la guérison des tissus liés aux MSC par le biais d'une interaction intermoléculaire.L'effet nutritionnel des MSC est lié à l'activité du PGF et à la sécrétion de cytokines réparatrices.Idéalement, toutes ces cytokines devraient être présentes dans le flacon de traitement BMAC et transportées vers le site de la lésion tissulaire pour favoriser la meilleure guérison thérapeutique des tissus liée aux MSC.
Dans une étude conjointe sur l'arthrose, Muiñ os-Ló pez et al.Cela montre que les CSM dérivées du tissu synovial ont modifié leur fonction, entraînant la perte de leur capacité de récupération.Il est intéressant de noter que l’injection directe de PRP dans l’os sous-chondral de l’arthrose a entraîné une réduction des CSM dans le liquide synovial, indiquant une amélioration clinique.L'effet thérapeutique résulte de la réduction du processus inflammatoire dans le liquide synovial des patients arthrosiques.
Il existe peu d'informations disponibles sur la présence ou la concentration de PGF dans le BMAC ou sur le rapport idéal requis pour soutenir la fonction nutritionnelle du BMMSC.Certains cliniciens combinent une concentration élevée de PRP avec du BMAC pour obtenir des greffons plus biologiquement actifs, ce qui devrait optimiser les résultats du traitement de la médecine régénérative.Cependant, il existe peu de données disponibles sur l'innocuité et l'efficacité, ce qui indique que la combinaison d'une concentration élevée de PRP avec du BMAC est une option de traitement plus efficace.Par conséquent, nous pensons qu’il n’est peut-être pas approprié de manipuler les BMMSC en les activant avec une concentration élevée en plaquettes à ce stade.
Interaction des plaquettes avec les médicaments antiplaquettaires et les AINS
Le PRP contient un large spectre de composants sécrétoires et est composé de nombreux milieux biologiques.L’effet thérapeutique du PRP est attribué à ces médiateurs.Bien que les médiateurs thérapeutiques présents dans les plaquettes soient bien connus, la formulation optimale et la cinétique de ces médicaments anabolisants et cataboliques ne sont pas tout à fait claires.L’une des principales limites de la réalisation de formulations thérapeutiques est de surmonter la variabilité de ces médiateurs biologiques afin de cibler les effets en aval bien régulés, toujours reproductibles et cliniquement bénéfiques.Pour cette raison, les médicaments (tels que les anti-inflammatoires non stéroïdiens (AINS)) peuvent affecter la libération des groupes sécrétoires plaquettaires.Dans une récente étude ouverte à séquence fixe, la prise quotidienne de 81 mg d'aspirine (AAS) a réduit l'expression de médiateurs clés, tels que le TGF-β 1, le PDGF et le VEGF.
Ces effets sont attribués à l’inhibition irréversible de la cyclooxygénase-1 (COX-1) et à l’inhibition réglable de la cyclooxygénase-2 (COX-2), qui sont deux enzymes nécessaires à la dégranulation plaquettaire en aval.Une revue systématique récente a révélé que les médicaments antiplaquettaires peuvent réduire la courbe de libération des facteurs de croissance de manière dépendante de la COX-1 et de la COX-2, et 8 des 15 études ont révélé que les facteurs de croissance diminuaient.
Les médicaments (par exemple les AINS) sont généralement utilisés pour soulager la douleur et réduire l'inflammation causée par la maladie MSK.Le mécanisme des AINS consiste à inhiber l’activation plaquettaire en se liant de manière irréversible à l’enzyme COX et en régulant la voie de l’acide arachidonique.Par conséquent, la fonction des plaquettes changera tout au long de leur cycle de vie, empêchant ainsi la transmission du signal PGF.Les AINS inhibent la production de cytokines (par exemple PDGF, FGF, VEGF et IL-1 β, IL-6 et IL-8), tout en améliorant le TNF-α. Cependant, il existe peu de données sur l'impact moléculaire des AINS sur le PRP.Il n’existe pas de consensus sur le meilleur moment pour la préparation et l’administration du PRP chez les patients utilisant des AINS.Mannava et ses collègues ont quantifié les facteurs biologiques anabolisants et cataboliques dans le PRP riche en leucocytes de volontaires sains prenant du naproxène.Ils ont constaté qu'après avoir utilisé le naproxène pendant une semaine, les niveaux de PDGF-AA et PDGF-AB (mitogène efficace pour favoriser l'angiogenèse) étaient considérablement réduits.Après une semaine, le niveau du facteur de croissance est revenu proche du niveau de référence.Après avoir utilisé le naproxène pendant une semaine, le niveau de LR-PRP du facteur proinflammatoire et catabolique IL-6 a également diminué et est revenu au niveau de base après une période de clairance d'une semaine.À l'heure actuelle, il n'existe aucune étude clinique prouvant que les patients traités par naproxène après un traitement par PRP ont des résultats négatifs ;Cependant, il est recommandé d’envisager une période de lavage d’une semaine pour restaurer les valeurs PDGF-AA, PDGF-BB et IL-6 au niveau de base afin d’améliorer leur activité biologique.Des recherches supplémentaires sont nécessaires pour comprendre pleinement les effets des antiplaquettaires et des AINS sur le groupe de sécrétion du PRP et ses cibles en aval.
Combiner l’application de plasma riche en plaquettes avec la rééducation
Bien que la recherche scientifique fondamentale montre que la physiothérapie et la charge mécanique jouent un rôle évident dans la récupération de la structure tendineuse après une injection de PRP, il n'existe pas de consensus sur le meilleur plan de rééducation pour les maladies musculo-squelettiques après un traitement par PRP.
Le traitement PRP comprend l’injection de plaquettes concentrées dans l’environnement tissulaire local pour réguler la douleur et favoriser la réparation des tissus.Les preuves cliniques les plus solides existent dans l’arthrose du genou.Cependant, l’utilisation du PRP dans le traitement des tendinoses symptomatiques est controversée et les résultats rapportés sont différents.Les études animales montrent généralement une amélioration histologique de la tendinose après infiltration de PRP.Ces études montrent que la charge mécanique peut régénérer les tendons, et que la charge et l’injection de PRP travaillent ensemble pour favoriser la guérison des tendons.Les différences dans les préparations de PRP, les préparations biologiques, les préparations, les schémas d'injection et les sous-types de lésions tendineuses peuvent entraîner des différences dans les résultats cliniques.De plus, bien que les preuves scientifiques soutiennent les avantages des plans de rééducation, peu d'études cliniques publiées tentent de gérer et d'intégrer des plans de rééducation post-PRP cohérents.
Récemment, Onishi et al.Le rôle de la charge mécanique et de l'effet biologique du PRP dans la maladie du tendon d'Achille a été examiné.Ils ont évalué les études cliniques de phase I et de phase II sur la maladie du tendon d'Achille traitée par PRP, en se concentrant sur le plan de rééducation après injection de PRP.Les programmes de rééducation supervisés semblent améliorer l'observance de l'exercice et améliorer les résultats et la capacité de surveiller la dose d'exercice.Plusieurs essais PRP bien conçus sur le tendon d'Achille combinaient un traitement post-PRP avec un plan de rééducation par charge mécanique dans le cadre de la stratégie de régénération.
Perspectives d'avenir et conclusions
Les progrès techniques des équipements et des méthodes de préparation du PRP montrent des résultats prometteurs pour les patients, même si la définition des différents agents biologiques du PRP et les caractéristiques biologiques pertinentes du produit final ne sont toujours pas concluantes.De plus, le plein potentiel des indications et des applications du PRP n’a pas été déterminé.Jusqu'à récemment, le PRP était vendu commercialement comme un produit dérivé du sang autologue, ce qui pourrait permettre aux médecins d'utiliser la technologie du facteur de croissance plaquettaire autologue dans des pathologies et des maladies spécifiques indiquées.Dans un premier temps, le seul critère souvent cité pour une application réussie du PRP est l’échantillon préparé, dont la concentration en plaquettes est supérieure à la valeur du sang total.Aujourd’hui, heureusement, les praticiens ont une compréhension plus complète du fonctionnement du PRP.
Dans cette revue, nous reconnaissons qu'il existe encore un manque de standardisation et de classification dans la technologie de préparation ;Par conséquent, il n’existe pas de consensus sur les agents biologiques PRP à l’heure actuelle, bien que de plus en plus de publications soient parvenues à un accord sur la concentration efficace de la dose de plaquettes requise pour promouvoir une (nouvelle) angiogenèse.Ici, nous avons brièvement présenté l'activité des PGF, mais avons reflété plus largement le mécanisme plaquettaire spécifique et l'effet effecteur des globules blancs et des CSM, ainsi que l'interaction cellule-cellule ultérieure.En particulier, la présence de globules blancs dans les préparations de PRP permet de mieux comprendre les effets nocifs ou bénéfiques.Le rôle évident des plaquettes et leur interaction avec les systèmes immunitaires innés et adaptatifs ont été discutés.De plus, des études cliniques suffisantes et bien documentées sont nécessaires pour déterminer le plein potentiel et l’effet thérapeutique du PRP dans diverses indications.
(Le contenu de cet article est réimprimé et nous ne fournissons aucune garantie expresse ou implicite quant à l'exactitude, la fiabilité ou l'exhaustivité du contenu contenu dans cet article, et ne sommes pas responsables des opinions de cet article, veuillez comprendre.)
Heure de publication : 01 mars 2023